血糖管理
透析中低血糖是常见的透析相关并发症之一。据我国调查研究显示,维持性血液透析的糖尿病患者低血糖的发生率为34.4%~62.5%,明显高于非糖尿病血液透析患者的12.5%~18.7%。
低血糖的危害
透析患者透析期间发生低血糖可诱发低血压,加重患者贫血,引发各种并发症。
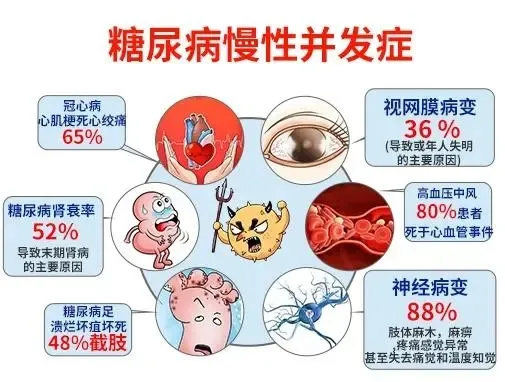
反复低血糖发作可降低交感神经‑肾上腺髓质反应阈值,增加老年渐进性认知功能障碍的风险,还会导致透析不充分、心脑细胞不可逆损害,增加患者的死亡风险。
有研究表明低血糖与患者心血管事件及全因死亡率相关,糖尿病患者开始血液透析治疗后的死亡率随低血糖发生频次的增加而升高。
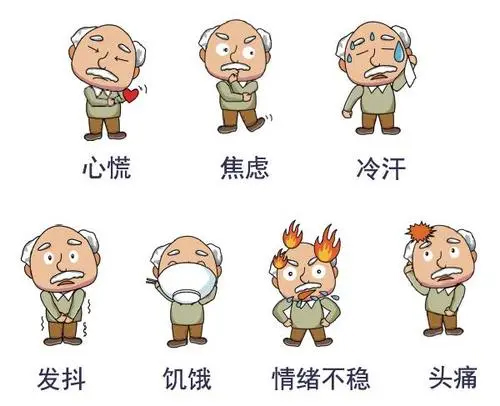
低血糖的症状?
低血糖的临床表现会因为血糖水平和血糖下降的程度出现不同的症状,低血糖患者表现为心慌、出汗、四肢无力、面色苍白、头晕等症状,严重时还有可能会出现视力模糊、反应迟钝以及注意力不集中的表现,甚至昏迷。
透析中发生低血糖的原因?
(1)葡萄糖分子量小,能自由通过透析器膜。
(2)透析液为无糖透析液。
(3)肾衰竭时患者体内的中、小分子尿毒素对胰岛素产生血糖利用增加,致使血糖降低。
(4)肾衰竭患者由于多种因素,致食欲低下,恶心呕吐、腹泻等,使葡萄糖吸收减少,血糖降低。
糖尿病肾病患者由于血流动力变化、代谢途径紊乱、胰岛素肾脏清除率降低、糖分丢失和转移、营养不良、糖异生水平下降、肌肉和肝糖原储备减少等,较正常人更容易发生低血糖.

透析患者的血糖管理?
血糖控制目标
2022年《终末期糖尿病肾脏病肾替代治疗的中国指南》中提出:目标血糖水平为5.6~13.8 mmol/L。
当血糖≥33.3mmol/L 时,应紧急进行血气分析、血清钾测定,有条件时行血酮体检测以排除酮症酸中毒。
当频繁发生低血糖时,应由糖尿病专科医生诊治,调整患者长期降糖方案。
营养治疗方面

蛋白质摄入:推荐血液透析患者蛋白质摄入量为1.0~1.2 g·kg⁻¹·d⁻¹,建议摄入的蛋白质50%以上为高生物价蛋白,补充复方α酮酸制剂0.12 g·kg⁻¹·d⁻¹可以改善患者营养状态;
能量摄入:推荐维持性血液透析患者热量摄入为35 kcal·kg⁻¹·d⁻¹(1kcal=4.184 kJ),60 岁以上患者、活动量较小、营养状况良好者可减少至30~35 kcal·kg⁻¹·d⁻¹。根据患者年龄、性别、体力活动水平、身体成分、目标体重、并发疾病和炎症水平等,制定个体化热量平衡计划。
透析过程中的饮食指导
关于透析过程中是否应该进食一直存有争议,大部分情况下是可以进食的,其可以避免低血糖的发生,但是会有发生低血压的风险,所以,如果需要进食,则要采取一定的技巧:
没有糖尿病的患者,可以透析开始2小时之内进食;有糖尿病的患者可能要更早一些,可以1.5小时内进食;避免3小时之后进食;不能大量进食;
透析中的血糖监测
患者透析治疗过程中血糖变化呈U型曲线,可在透析第2~3 h低血糖高发期密切监测患者血糖水平,以提前采取相应措施,减少低血糖的发生;为了预防患者透析过程中的低血糖现象,需将血糖维持在6.1~7.0 mmol/L为宜。
降糖药物的管理

肾功能衰竭和降糖药物的相互影响,会增加血糖稳定控制的复杂性,血透患者对降糖药物的代谢也会发生改变,因此,血透患者在使用降糖药物时要做出适当的调整。
如何避免低血糖的发生

(1)对可能发生低血糖的肾友(如老年人、胃纳差、全身衰竭等),透析中常备饼干、糖果。
(2)对易发生低血糖的糖尿病肾友,在透析前暂停使用胰岛素。
(3)血透中发生低血糖时,轻者进食糖块牛奶、巧克力等食物,重者给予50%葡萄糖40-100ml静脉推注治疗。
(4)可以选择含糖透析液。
血透患者的血糖管理是一项复杂而重要的任务,需要遵循指南和规范,综合考虑多种因素采取个体化的应对策略。良好的血糖控制需要医生、护士、营养师、患者的共同管理。同时在血液透析过程中,肾友要及时表述自我感受,及时采取干预措施,这样就可以减少透析中低血糖的发生率,提高透析质量。
转自:天津一中心慢性肾脏病管理中心
图片内容仅供宣教学习
图片、文章来源于网络,如有侵权,请联系删除
 冀公网安备13110202001387号
冀公网安备13110202001387号